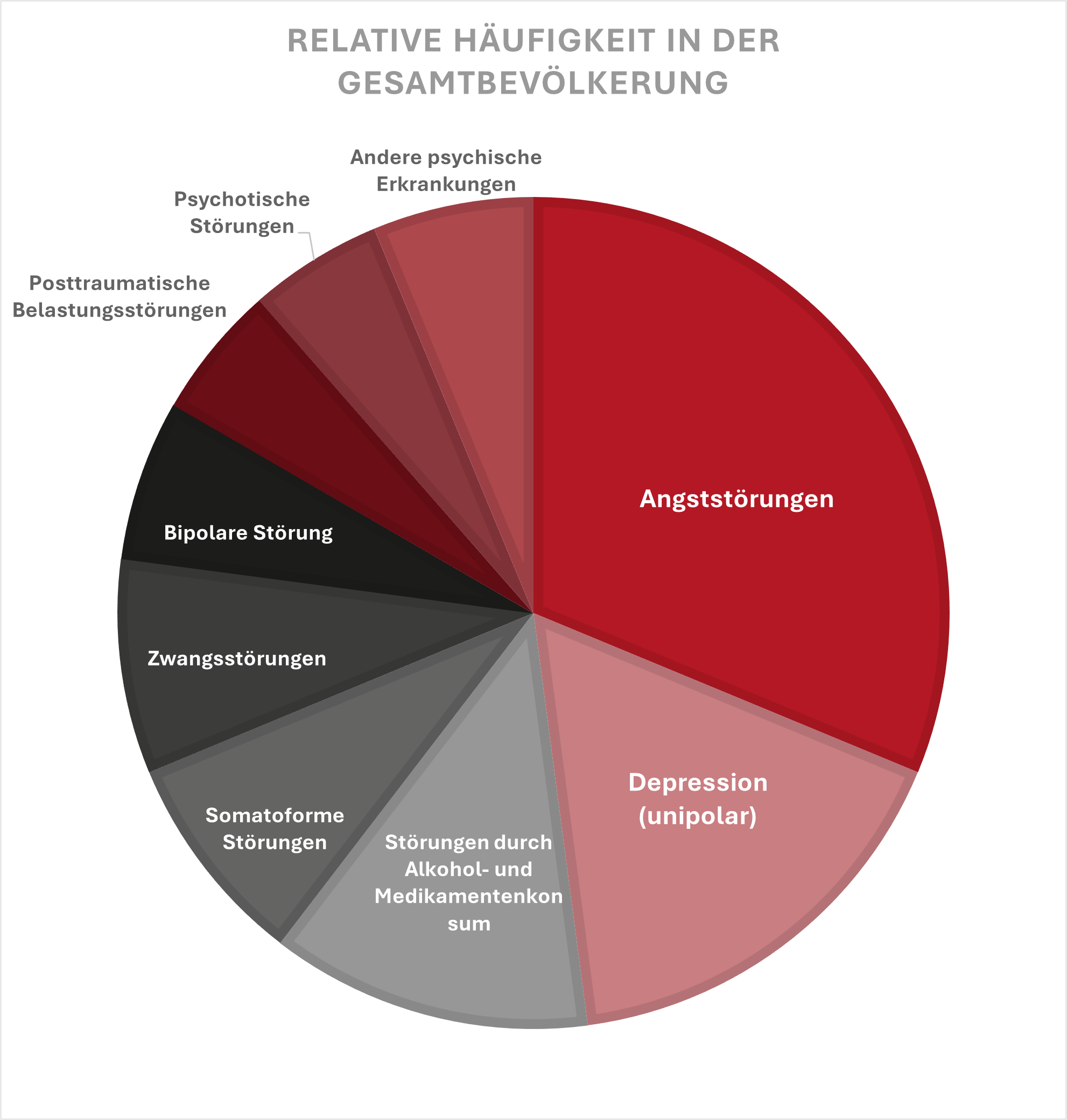
Die häufigsten psychischen Erkrankungen in Deutschland sind Angststörungen, Depressionen, Suchterkrankungen, Zwangsstörungen und somatoforme Störungen, d.h. körperliche Beschwerden, die durch psychische Aspekte ausgelöst werden.
Dabei ist in Deutschland insgesamt etwa jeder dritte bis vierte Erwachsene im Laufe seines Lebens von einer psychischen Erkrankung betroffen. Betroffene leiden dabei oft sogar unter mehr als einer Erkrankung – vor allem, wenn sie nicht professionell unterstützt werden. Es lohnt sich daher, mehr über die wichtigsten psychischen Erkrankungen zu wissen und diese früh erkennen zu können – bei sich selbst und anderen.
ca. 27%
der Erwachsenen
sind im Laufe ihres
Lebens betroffen
VORSICHT
Eine Diagnosestellung sollte stets von Fachpersonal erfolgen. Auch wenn es den Betroffenen helfen kann, zu wissen, was ihre Symptome verursacht und dass es anderen genauso geht, ist im persönlichen Kontakt das Angebot eines offenen Ohrs viel hilfreicher, als mit einer Diagnose abgestempelt zu werden.
WAS IST DAFÜR WICHTIG ZU WISSEN
Angststörungen (z.B. Panikattacken, soziale Phobie, Agoraphobie)
Angst ist eigentlich ein natürlicher Schutzmechanismus, der uns dabei hilft, auf bedrohliche Situationen zu reagieren. Bei Angststörungen jedoch lösen harmlose Objekte und Situationen bereits Angst hervor – wie beispielweise Hunde, enge Räume wie Aufzüge oder soziale Situationen. Als kennzeichnend für Angststörungen sind dieselben Symptome, die alle Menschen in gefährlichen Situationen empfinden: Atembeschwerden, Herzrasen, das Gefühl zu ersticken oder die Kontrolle zu verlieren, Schwitzen, Schwindel und angstvolle Gedanken. Der Unterschied ist lediglich, dass der situationsbezogene Zweck der Angst fehlt. Dabei unterscheidet man spezifische Ängste, d.h. solche, die auf bestimmte Auslöser hin auftreten, von Angststörungen ohne erkennbaren Auslöser.
Beispiele für Angsterkrankungen ohne erkennbaren Auslöser sind:
- Panikstörung, bei der es wiederholt plötzlich zu starken körperlichen Angstreaktionen wie Atemnot und Herzrasen kommt.
- Generalisierte Angststörung, die sich durch eine grundlegende Angst kennzeichnet, dass einem selbst oder nahen Angehörigen etwas zustoßen könnte.
Beispiele für häufige spezifische Ängste sind:
- Agoraphobie, die Angst vor öffentlichen Plätzen, Verkehrsmitteln und Menschenmengen.
- Klaustrophobie, die Angst vor engen Räumen – wie beispielsweise in Fahrstühlen.
- Soziale Phobie, bei der Betroffene Angst vor sozialen Situationen wie Vorträgen oder Unterhaltungen in Gruppen haben, weil sie befürchten, sich vor allen zu blamieren oder bloßgestellt zu werden.
- Weitere häufige Phobien sind die Angst vor Spritzen oder zahnärztlicher Behandlung, Flugangst, Höhenangst sowie die Angst vor Spinnen oder Schlangen.
Neben den Angstreaktionen selbst gehört auch das Vermeidungsverhalten zu klassischen Angsterkrankungen. Das bedeutet das Betroffene dazu neigen, auslösende Situationen zu vermeiden und sich damit einerseits zunehmend einschränken – als auch andererseits die Angst verstärken.
Dabei ist es jeweils das Ausmaß dieser Ängste und die Einschränkung, die Betroffene dadurch im Alltag erleben, die darüber entscheidet, wann eine Phobie behandlungsbedürftig ist und wann nicht. Gleichzeitig lohnt es sich, Angststörungen bereits früh zu erkennen und zu behandeln, um einen intensiveren Verlauf zu verhindern.
Besteht der Verdacht auf eine Angsterkrankung, sollte man sich daher früh seinem Hausarzt oder seiner Hausärztin anvertrauen. Diese klären in einem ausführlichen Gespräch, ob eine Angsterkrankung vorliegt und schließen körperliche Ursachen für die Angsterkrankung aus.
Depressionen
Depressionen sind wohl eine der bekanntesten psychischen Erkrankungen und leider auch eine der am meisten missverstandenen. Eine „klassische“ Depression zeigt sich mit typischen Symptomen wie:
- stark verminderte Energie und Antrieb
- wiederholt stark gedrückte Stimmung
- Müdigkeit und Schlafstörungen
- Interessenverlust und Freudlosigkeit
- Hoffnungslosigkeit und Niedergeschlagenheit
- Konzentrationsstörungen
- Häufige Sorgen und Grübeln
- Sozialer Rückzug
- zusätzlich körperliche Symptome
- zusätzlich Selbstmordgedanken
Patienten beschreiben häufig, dass Ihnen alltägliche Dinge wie z.B. das morgendliche Aufstehen und der Haushalt außerordentlich schwer fallen, und Dinge, die Ihnen früher Freude bereitet haben, sich heute leer und bedeutungslos anfühlen. Dabei ist die Stimmung einerseits gedrückt und kann als traurig erlebt werden, sehr viel häufiger fühlen Betroffene sich jedoch unbeteiligt und gedämpft – fühlen also insgesamt weniger. Auch häufige Sorgen und das wiederholte, aber unproduktive Nachdenken über kleinere wie größere Schwierigkeiten können klassische Anzeichen einer Depression sein.
Es wichtig zu wissen, dass eine Depression – wie die meisten psychischen Erkrankungen – sehr verschieden verlaufen kann. Bei manchen Betroffenen tritt sie als einmalige Episode auf, in anderen Fällen kommen depressiven Phasen immer wieder. Viele Betroffene haben daher gesunde und kranke Phasen. Ein Großteil der Betroffenen erlebt also auch lange Intervalle, in denen Sie keine Beschwerden haben und normal leistungsfähig sind. Nur in einem geringen Anteil der Fälle nimmt die Depression einen kontinuierlichen Verlauf, bei dem sie die Betroffenen über eine sehr lange Phase ihres Lebens begleitet. Je besser die Therapiemöglichkeiten und je früher diese genutzt werden, desto günstiger gestaltet sich der Verlauf.
Im Laufe der letzten Jahrzehnte ist jedoch deutlich geworden, dass es auch andere Formen der Depression gibt. So gibt es auch Betroffene, die ihre Alltagsaufgaben noch ganz normal bewältigen können, bei denen vor allem der Interessenverlust und die Freudlosigkeit im Vordergrund stehen. Aber auch erhöhte Aggressivität, Gereiztheit und Wut sowie körperliche Schmerzen können Hinweise auf eine versteckte Depression sein. Wenn Sie den Verdacht hegen, dass Sie oder eine Person in Ihrem Umfeld betroffen sein könnte, lohnt es sich daher, professionelle Unterstützung zu Rate zu ziehen.
- WEGWEISER PSYCHOTHERAPIE
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/depressionen/
Bipolare Störung
Manche Menschen, erleben neben depressiven Phasen auch Phasen, die genau das Gegenteil sind. Sie strotzen vor Energie und fühlen sich großartig. Dieser Zustand wird als „Manie“ bezeichnet. Betroffene fühlen sich in diesen Phasen meist äußerst selbstbewusst, reden viel und sind sehr aktiv. Sie haben ein verringertes Schlafbedürfnis, zeigen weniger Rücksicht und nehmen Gefahren weniger realistisch wahr. Daher gehen manische Phasen oft auch mit unvernünftigem und risikoreichem Verhalten einher (z.B. rücksichtloses Autofahren, Nichteinhaltung von Gesetzen, unbedachtes Ausgeben von Geld, Substanzkonsum). Die Betroffenen sehen in diesen Phasen meist nicht ein, dass sie behandelt werden müssen.
Bipolar = manische + depressive Phasen
Wichtig: Stehen Betroffene immer wieder in akuter Gefahr, beispielweise durch ihr eigenes risikoreiches Verhalten, kann auch die stationäre Aufnahme in eine spezialisierte Klinik sinnvoll sein. Langfristig sind bei der bipolaren Störung meist sowohl eine Psychotherapie als auch eine medikamentöse Behandlung notwendig.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: Bipolare Störung – Aktionsbündnis Seelische Gesundheit
Suchterkrankungen
Unter Abhängigkeit oder früher Sucht versteht man das zwanghafte Bedürfnis nach einem bestimmten Verhalten, wie z.B. etwas zu kaufen, Glücksspiele zu spielen, Extremsport oder einer bestimmten Substanz, wie z.B. Drogen, Medikamenten oder Alkohol. Die Abhängigkeit basiert dabei auf komplexen Abläufen des Gehirnstoffwechsels, meist unter Beteiligung des Belohnungssystems. Auch hier sind die Übergänge zu einem „gesundem“ Ausmaß fließend.
Abhängigkeit hat dabei sowohl psychische als auch körperliche Aspekte. Die psychische Seite meint das übermäßige und unwiderstehliche Verlangen nach der Substanz oder Verhaltensweise. Expert:innen sprechen hierbei von „Craving“. Betroffene konsumieren dabei die entsprechende Substanz oder wiederholen das Verhalten, obwohl ihnen bewusst ist, dass dadurch gesundheitliche, soziale oder sonstige Schäden drohen. Meist neigen Betroffene dazu, ihr Verhalten zu verharmlosen oder zu verheimlichen und verlieren zunehmend das Interesse an anderen Dingen und Personen.
Abhängigkeit hat psychische & körperliche Aspekte
Der körperliche Aspekt der Abhängigkeit äußert sich am deutlichsten in den Entzugserscheinungen. Der Körper der Betroffenen hat sich dabei so sehr an eine Substanz gewöhnt, dass unangenehme körperliche Reaktionen auftreten, wenn die Wirkung der Substanz nachlässt. Es erscheint, als ob der Körper die Substanz braucht, um zu funktionieren. Typische Entzugserscheinungen sind dabei Schlafstörungen, Herzrasen, Konzentrationsschwierigkeiten, Zittern oder auch Schwindel.
Für Betroffene selbst ist eine Sucht meist gar nicht so leicht zu erkennen. Wann ist das eigene Kaufverhalten oder der eigene Alkoholkonsum noch normal? Und wann hat man die Kontrolle über den Konsum verloren? Das ist oft gar nicht so leicht zu beurteilen!
Abhängigkeit ist eine Erkrankung, die jede:n treffen kann. Sich eingestehen zu können, dass man alleine nicht mehr aus der Abhängigkeit kommt, ist ein Zeichen von Stärke.
Wenn Sie vermuten, dass Sie an einer Abhängigkeit leiden könnten, ist der erste Schritt der Kontakt zu einer Suchtberatungsstelle vor Ort (https://www.dhs.de/service/suchthilfeverzeichnis) oder via Telefon (Bundesweite Sucht- und Drogen-Hotline: 01806 – 31 30 31)
- Nähere Informationen finden Sie auch auf den Seiten des Aktionsbündnisses für Seelische Gesundheit: https://www.seelischegesundheit.net/suchterkrankungen/
Zwangsstörungen (z.B. Waschzwang)
Wir alle kennen alltägliche Rituale und Routinen. Sie geben uns Sicherheit und helfen, den Alltag zu strukturieren. Menschen mit Zwangsstörungen müssen jedoch eine bestimmte Handlung immer wieder ausführen oder einen bestimmten Gedanken immer wieder durchdenken. Meistens ist ihnen klar, dass diese Impulse nicht mehr zweckmäßig sind. Das kann so weit gehen, dass Zwangsgedanken und -handlungen immer mehr Zeit in Anspruch nehmen, bis sie das eigene Denken und Handeln vollkommen beherrschen.
Eine Zwangsstörung ist mit hohem Leidensdruck verbunden. Dennoch sind die Betroffenen ihren Zwängen nicht hilflos ausgeliefert. In den meisten Fällen ist es möglich, die Symptome deutlich zu lindern.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/zwangserkrankungen/
Somatoforme Störungen (z.B. Schmerzstörungen)
Menschen mit somatoformen Störungen leiden unter körperlichen Beschwerden wie Schwindel, Schmerzen oder Magen-Darm-Beschwerden, für die keine körperliche Ursache gefunden werden kann, die das Ausmaß der Beschwerden ausreichend erklärt.
Wenn das eigene Empfinden nicht durch körperliche Befunde erklärt werden kann, ist dies oft extrem belastend für Betroffene. Auch hier kann eine psychotherapeutische Unterstützung hilfreich sein, um mit den körperlichen Beschwerden besser umgehen zu lernen – und eventuelle psychische Ursachen zu bearbeiten.
Wer vermutet, an einer somatoformen Störung zu leiden, sollte zuerst zusammen mit seiner Hausärztin oder seinem Hausarzt körperliche Beschwerden ausschließen. Zusammen können Sie auch besprechen, welche Form der Therapie für Sie die richtige ist.
Essstörungen (z.B. Bulemie)
Bei Essstörungen scheint es von außen oft um Gewicht, Aussehen und Willenskraft zu gehen. Tatsächlich sind Essstörungen jedoch eine ernstzunehmende Erkrankung, der andere emotionale und psychische Probleme zugrunde liegen. Es gibt dabei verschiedenste Formen von Essstörungen, und nicht alle sind von außen erkennbar. Wann immer Hunger- und Sättigungsgefühl entscheidend gestört sind, die eigenen Gedanken vorrangig ums Essen kreisen oder auch der eigene Alltag an das eigene Essverhalten angepasst wird, kann eine Essstörung vorliegen. Zunehmend leiden auch immer mehr Männer an einer Essstörung.
Betroffene sind einer Essstörung nicht hilflos ausgeliefert. Wichtig ist jedoch die Bereitschaft, sich helfen zu lassen. Durch eine möglichst frühzeitige psychotherapeutische Behandlung kann die Erkrankung in vielen Fällen geheilt oder zumindest gebessert werden.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/essstoerungen/
Persönlichkeitsstörungen (z.B. Borderline Typ)
Wie wir denken, fühlen, die Welt erleben und mit anderen Menschen interagieren, macht uns zu dem, der wir sind. Bei einer Persönlichkeitsstörung sind diese Eigenschaften so extrem ausgeprägt, dass Betroffene in ihrer Lebensqualität stark eingeschränkt sind und es immer wieder zu zwischenmenschlichen Konflikten kommt. Für die Diagnose einer Persönlichkeitsstörung müssen die problematischen Persönlichkeitsmerkmale stabil und langanhaltend vorliegen und bis in die Jugend zurückverfolgt werden können.
Dabei gibt es verschiedene Formen von Persönlichkeitsstörungen, wie beispielsweise den Borderline Typ. Bei diesem Typ sind vor allem zwischenmenschliche Beziehungen durch viel Instabilität gezeichnet. Aber auch extreme Schwankungen der eigenen Gefühle und des Selbstwerts sowie nicht kontrollierbare Wut gehören zu den typischen Anzeichen.
Persönlichkeitsmuster sind nur sehr schwer veränderbar. Therapie kann Betroffenen jedoch helfen, ihre eigenen Muster besser zu verstehen und Alternativen zu ungünstigen Verhaltens- und Konfliktmustern zu entwickeln.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/persoenlichkeitsstoerungen/
Psychotische Erkrankungen (z.B. Schizophrenie)
Psychose ist ein Oberbegriff für psychische Erkrankungen, bei denen die Betroffenen den Bezug zur Realität verlieren. Meistens ist dieser Zustand vorübergehend. Schizophrenie ist eine der Erkrankungen, die mit Psychosen einhergehen können. Bis heute bestehen in der Öffentlichkeit viele Unkenntnisse und Vorurteile. Keine Psychose ist wie die andere. Typisch ist aber, dass sich die Krankheit oftmals langsam entwickelt und sich die Wahrnehmung von sich selbst und der Umwelt verändert.
Für die Betroffenen und ihr soziales Umfeld bedeutet die Erkrankung eine enorme Belastung, wenn sie nicht frühzeitig erkannt und behandelt wird. Glücklicherweise gibt es zahlreiche wirksame Behandlungsansätze, die Patienten und Patientinnen und ihren Angehörigen den Umgang mit der Erkrankung erleichtern und die Lebensqualität verbessern können.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/psychosen/
Trauma-bedingte Störungen (z.B. PTBS)
Erleben Menschen ein für sie oder nahestehende Personen extrem bedrohliches oder belastendes Ereignis, kann dies eine psychische Störung auslösen. Auslöser können sowohl schwere Unfälle, Gewaltverbrechen, Naturkatastrophen, Kriege, aber auch eine lebensbedrohliche Erkrankung sein. Nicht alle Menschen, die ein solches Ereignis erleben müssen, entwickeln eine Traumafolgestörung. Es ist vollkommen normal, dass man sich nach einem traumatischen Ereignis für eine gewisse Zeit hilflos, verstört oder verwundet fühlt. Bleibt dieses Gefühl jedoch länger bestehen oder kehrt nach Monaten und Jahren zurück, kann es sein, dass eine Traumafolgestörung entstanden ist.
Diese ist mit hohem Leidensdruck für die Betroffenen verbunden und kann die Lebensqualität stark einschränken. Umso wichtiger ist es, dass die Patienten und Patientinnen möglichst frühzeitig umfassend Hilfe erhalten. In diesem Fall bestehen gute Heilungschancen.
- Weitere Informationen finden Sie auf den Seiten des Aktionsbündnisses Seelische Gesundheit: https://www.seelischegesundheit.net/ptbs/
Daneben gibt es noch viele weitere psychische Erkrankungen, die noch seltener sind.
Wichtig: Die meisten psychischen Erkrankungen sind gut behandelbar.
Frühzeitige Therapie hilft, damit sich eine vorübergehende Phase psychischer Erkrankung nicht verschlimmert oder chronifiziert. Werden Betroffene professionell unterstützt, können sie meist mit einer hohem Lebensqualität am normalen Alltag teilnehmen und beispielsweise arbeiten, eine Familie gründen und ihre Ziele verwirklichen.
Sollten Sie mögliche Anzeichen einer psychischen Erkrankung bei sich oder einer Person in ihrem Umfeld erkennen, ist der beste nächste Schritt die Inanspruchnahme von professioneller Unterstützung. Welche Anlaufstellen es gibt und wie Sie diese finden, zeigt unser Wegweiser Psychotherapie.






 YOGAEASY
YOGAEASY

 THERME ERDING
THERME ERDING KORO DROGERIE
KORO DROGERIE

 KIESER TRAINING
KIESER TRAINING
 ARTZT
ARTZT BODY & SOUL
BODY & SOUL


